
Co jeść przy RZS? Lista produktów, jadłospis i porady dietetyka klinicznego
Dieta na reumatoidalne zapalenie stawów nie leczy choroby, ale jej wpływ na ból stawów, sztywność poranną i stężenie markerów zapalnych jest dobrze udokumentowany. U osób z RZS stosujących wzorzec śródziemnomorski badania wykazują zmniejszenie aktywności choroby i redukcję zapotrzebowania na niesteroidowe leki. Żywienie w tej chorobie jest najskuteczniejsze jako element kompleksowego leczenia – razem z farmakoterapią i regularną aktywnością fizyczną.
⚠️ Ważne: Artykuł ma charakter informacyjny i nie zastępuje konsultacji z lekarzem reumatologiem ani specjalistą ds. żywienia. Żywienie jest elementem wspomagającym farmakoterapię, ale jej nie zastępuje. Każdą zmianę diety u osoby przyjmującej leki (metotreksat, glikokortykosteroidy, leki biologiczne) omów z lekarzem prowadzącym. |
Najważniejsze wnioski – żywienie w tej chorobie
- Wzorzec śródziemnomorski jest najlepiej udokumentowanym modelem diety wspierającym leczenie – badania wykazały zmniejszenie aktywności choroby po 12 tygodniach.
- Kluczowe produkty: tłuste ryby morskie (łosoś, makrela, śledź), oliwa extra virgin, orzechy włoskie, owoce jagodowe, kurkuma z pieprzem.
- Przy terapii metotreksatem (MTX) obowiązkowa jest suplementacja kwasu foliowego i całkowita rezygnacja z alkoholu.
- Przy długotrwałym stosowaniu GKS kluczowe są wapń i witaminy B12 i D – chronią przed osteoporozą posteroidową.
- Pomidory, nabiał i gluten nie muszą być wykluczane u wszystkich – decyzję podejmuje się na podstawie ustrukturyzowanego protokołu eliminacyjnego.
- Dieta dopasowana do leków i chorób współistniejących daje najlepsze efekty – wspiera w tym nasza dieta online.
Spis treści
- Najważniejsze wnioski – żywienie w tej chorobie
- Jak dieta wpływa na przebieg choroby?
- Co jeść przy RZS? Lista produktów przeciwzapalnych
- Czego unikać? Produkty nasilające zapalenie stawów
- Model śródziemnomorski w RZS – złoty standard
- Kiedy protokół eliminacyjny ma sens?
- Leki a żywienie – kluczowe interakcje
- Żywienie w rzucie i remisji choroby
- Suplementacja – co warto rozważyć
- Plan posiłków na jeden dzień – przykład żywienia przy RZS
- Co poza żywieniem wpływa na objawy reumatoidalnego zapalenia stawów?
- Kiedy warto skonsultować się ze specjalistą ds. żywienia?
- Komentarz dietetyka
- Podsumowanie – dieta i RZS
- Najczęściej zadawane pytania i odpowiedzi
- Bibliografia i źródła naukowe
Jak dieta wpływa na przebieg choroby?
Reumatoidalne zapalenie stawów to choroba autoimmunologiczna, w której układ odpornościowy atakuje błonę maziową stawów, wywołując zapalenie stawów, ból i stopniowe niszczenie chrząstki. Schorzenie dotyka 0,3–1,5% populacji i trzy razy częściej diagnozowane jest u kobiet. Na podobnej zasadzie działają inne choroby autoimmunologiczne, jak Hashimoto czy twardzina układowa – żywienie ma w nich udokumentowane znaczenie wspomagające. Poziomy CRP i OB, często zlecane przy RZS, opisujemy szczegółowo w artykule o morfologii krwi i markerów zapalnych.
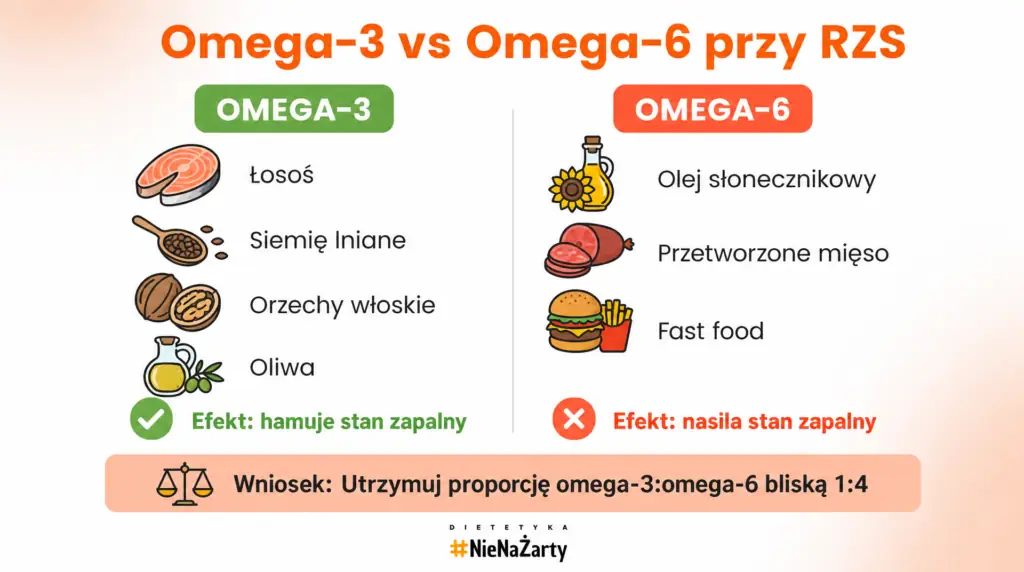
Kilka dobrze zbadanych mechanizmów molekularnych wyjaśnia, dlaczego odpowiednio dobrana dieta wpływa na aktywność tej choroby. Kwasy EPA i DHA z tłustych ryb hamują syntezę cytokin prozapalnych – IL-6 i TNF-α – i pobudzają produkcję rezolwin, które wygaszają zapalenie. Oleokantal z oliwy extra virgin blokuje enzymy COX-1 i COX-2, wykazując działanie przeciwzapalne zbliżone do ibuprofenu. Kurkumina hamuje szlak NF-κB – kluczowy regulator odpowiedzi immunologicznej.
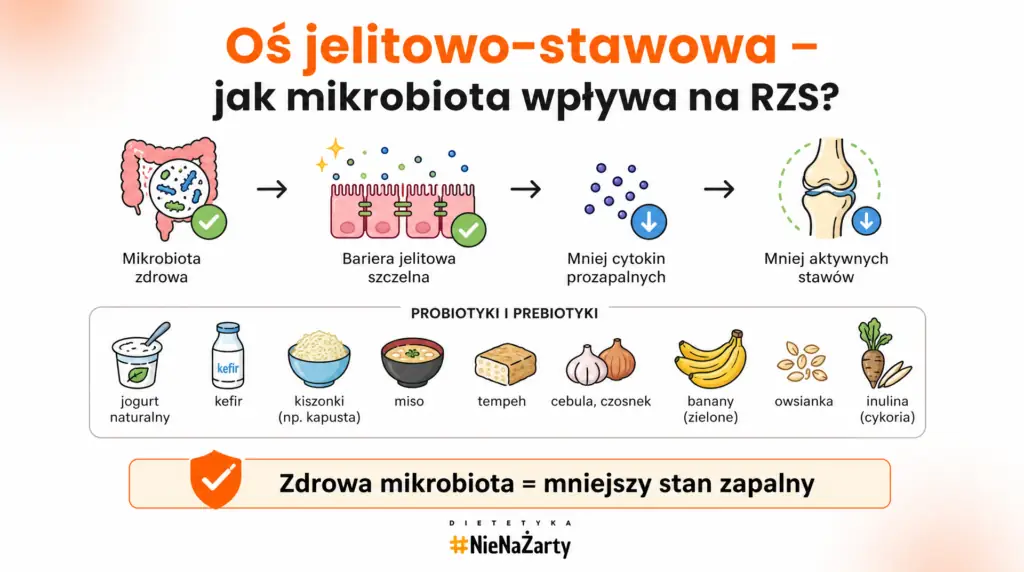
Kluczową rolę odgrywa oś jelitowo-stawowa – zależność między składem mikrobioty jelitowej a aktywnością układu odpornościowego. Błonnik roślinny i probiotyki z fermentowanych produktów mlecznych wzmacniają barierę jelitową. Efektem dobrze zbilansowanego żywienia mogą być: niższy poziom CRP, mniejsza liczba tkliwych stawów i krótszy poranny ból – co potwierdzają randomizowane badania kliniczne.
Co jeść przy RZS? Lista produktów przeciwzapalnych
Dieta w RZS powinna opierać się na produktach o udokumentowanym działaniu modulującym odpowiedź immunologiczną lub wspierającym zdrowie kości i mikrobiotę. Poniżej lista grup z wyjaśnieniem mechanizmu klinicznego każdej z nich.
Tłuste ryby morskie
Łosoś, makrela, śledź, sardynki i halibut – warto spożywać je minimum 2 razy w tygodniu, po 200–300 g porcja. To najlepsze źródło długołańcuchowych EPA i DHA. Metaanalizy potwierdzają, że regularne spożycie tłustych ryb przez co najmniej 3 miesiące zmniejsza liczbę tkliwych stawów i skraca poranną sztywność. Wartości odżywcze konkretnych ryb sprawdzisz w naszej bazie produktów.
Warzywa, szczególnie liściaste i krzyżowe
Jarmuż, szpinak, brokuły, rukola, papryka, marchew – minimum 400 g dziennie w różnych kolorach. Jarmuż i szpinak to kluczowe źródła witaminy K wspierającej zdrowie kości – szczególnie ważne przy stosowaniu GKS. Szpinak i brokuły dostarczają też folianów niezbędnych przy terapii metotreksatem.
Owoce bogate w polifenole
Jagody, borówki, maliny, truskawki, wiśnie cierpkie (odmiana Montmorency), granat i czarna porzeczka zawierają antocyjany o silnym działaniu antyoksydacyjnym. Garść owoców jagodowych dziennie zmniejsza biomarkery stresu oksydacyjnego nasilającego uszkodzenia tkanki stawowej.
Oliwa z oliwek extra virgin
Oliwa z oliwek extra virgin to jedyne znane źródło oleokantalu – fenolu o działaniu przeciwzapalnym porównywalnym do ibuprofenu. Efekt jest zauważalny przy 2–3 łyżkach dziennie. Uwaga: jedynie odmiana extra virgin zawiera pełną ilość oleokantalu – rafinowana oliwa go nie zawiera. Stosuj ją na surowo do sałatek lub do gotowania w niskiej temperaturze.
Orzechy, nasiona i pestki
Orzechy włoskie są jedynym orzechem bogatym w kwas alfa-linolenowy (ALA) – roślinny prekursor EPA. Siemię lniane i nasiona chia to kolejne roślinne źródła kwasów n-3. Migdały i pestki dyni dostarczają witaminy E i magnezu. Garść mieszanych orzechów dziennie (ok. 30 g) wyraźnie poprawia jakość żywienia bez nadmiernego wzrostu kaloryczności.
Pełnoziarniste produkty zbożowe
Kasza gryczana, jaglana, pęczak, ryż brązowy, płatki owsiane i pieczywo żytnie na zakwasie dostarczają błonnika roślinnego, który odżywia korzystną mikrobiotę jelitową. Ten typ węglowodanów złożonych – cechujący też żywność o niskim IG – redukuje skoki glukozy i towarzyszące im prozapalne skoki insuliny.
Rośliny strączkowe
Soczewica, ciecierzyca, fasola i bób – źródła białka roślinnego, żelaza i folianów kluczowych przy metotreksacie. Zawierają też witaminę B6, której metabolizm może być zaburzony przy długotrwałej terapii MTX. Warto je wprowadzać stopniowo, po namoczeniu i długim gotowaniu – redukuje to ryzyko wzdęć.
Kurkuma z pieprzem i inne przyprawy
Kurkumina hamuje szlak NF-κB i wykazuje efekt zbliżony do niskich dawek NLPZ przy suplementacji 500–1000 mg dziennie. Stosuj kurkumę zawsze z pieprzem czarnym – piperyna zwiększa jej biodostępność 20-krotnie. Imbir i czosnek uzupełniają działanie przeciwzapalne dzięki zawartości gingeroli i allicyny.
Zielona herbata
Zawiera EGCG – silny antyoksydant hamujący proces zapalny w tkankach stawowych. Zalecenie: 2–3 filiżanki dziennie, między posiłkami (katechiny ograniczają wchłanianie żelaza nieorganicznego – nie pij z posiłkami bogatymi w żelazo).
Fermentowane produkty mleczne
Jogurt naturalny, kefir i maślanka dostarczają bakterii probiotycznych wspierających oś jelitowo-stawową. Część pacjentów źle toleruje nabiał ze względu na nietolerancję laktozy lub kazeiny – nie wykluczaj go bez przeprowadzenia protokołu eliminacyjnego.
Produkty bogate w wapń i witaminę D
Szczególnie istotne przy długotrwałej terapii GKS, które hamują wchłanianie wapnia i nasilają jego wydalanie. Najlepsze źródła wapnia spożywcze: sardynki ze szkieletem, jarmuż, brokuły, sezam, tofu wzbogacane. Niedobór witaminy D stwierdzono u ponad 60% polskich pacjentów z reumatoidalnym zapaleniem stawów – warto oznaczyć 25(OH)D we krwi.
Czego unikać? Produkty nasilające zapalenie stawów
Produkty prozapalne zwiększają stężenie CRP i IL-6, nasilają zapalenie stawów i mogą przyspieszać progresję choroby. Dobra dieta przy tej chorobie to nie tylko to, co dodajesz – ale też to, czego unikasz.
Produkt | Jeść / unikać | Mechanizm |
Cukier i słodycze | Unikać | Glikacja białek, wzrost IL-6 i TNF-α |
Tłuszcze trans i utwardzane | Unikać | Wzmaga odpowiedź immunologiczną, podnosi LDL i CRP |
Czerwone i przetworzone mięso | Ograniczyć | Kwas arachidonowy → prozapalne eikozanoidy |
Olej słonecznikowy i kukurydziany | Ograniczyć | Zaburza proporcję kwasów omega-6 do kwasów n-3 |
Alkohol | Unikać | Nasila zapalenie + hepatotoksyczność z MTX |
Sól i żywność wysoko przetworzona | Ograniczyć | Retencja sodu, wzrost ciśnienia, aktywacja Th17 |
Smażone w wysokiej temp. | Ograniczyć | Końcowe produkty glikacji (AGEs) nasilają uszkodzenia chrząstki |
Warzywa psiankowate* | Testować | Solanina może nasilać objawy u 20–30% pacjentów |
Gluten* | Testować | Eliminacja uzasadniona tylko przy celiakii lub NCGS |
Nabiał* | Testować | Nietolerancja laktozy lub kazeiny u części pacjentów |
* Produkty oznaczone gwiazdką nie wymagają profilaktycznego wykluczania – decyzję podejmuje się na podstawie ustrukturyzowanego protokołu eliminacyjnego, nie intuicji.

Model śródziemnomorski w RZS – złoty standard
Dieta śródziemnomorska jest najlepiej przebadanym wzorcem diety w kontekście reumatoidalnego zapalenia stawów. W badaniu klinicznym Sköldstam i wsp. pacjenci stosujący ten model przez 12 tygodni uzyskali istotne zmniejszenie aktywności choroby mierzonej wskaźnikiem DAS28 oraz lepszą sprawność fizyczną.
Talerz śródziemnomorski przy RZS: 50% warzywa i owoce, 25% pełne ziarna, 25% białko z preferencją ryb i roślin strączkowych. Oliwa extra virgin jako główne źródło tłuszczu – 2–3 łyżki dziennie.
Jak wdrożyć ten model w 2 tygodnie:
- Tydzień 1: Zamień olej słonecznikowy na oliwę extra virgin, spożywaj tłuste ryby 2 razy w tygodniu, dodaj garść orzechów włoskich do śniadania.
- Tydzień 2: Rośliny strączkowe 3 razy w tygodniu, pieczywo żytnie zamiast pszennego, kurkuma z pieprzem do każdego gotowanego posiłku.
Więcej o zasadach i efektach: dieta śródziemnomorska – jadłospis i efekty. Jeśli szukasz gotowego planu uwzględniającego Twoje leczenie, sprawdź naszą dietę online.
Kiedy protokół eliminacyjny ma sens?
Dieta eliminacyjna jest uzasadniona tylko wtedy, gdy mimo stosowania wzorca śródziemnomorskiego objawy się utrzymują i podejrzewasz reaktywność na konkretny składnik. Bez kontrolowanej diagnostyki usuwanie całych grup produktów ze sposobu żywienia grozi niedoborami – szczególnie wapnia, witaminy D, białka i witamin z grupy B.
Prawidłowy protokół: 4–6 tygodni całkowitego wykluczenia podejrzanego składnika → dziennik objawów → reintrodukcja po jednym produkcie co 3–5 dni z obserwacją przez 48–72 godziny.
Najczęściej testowane grupy: gluten, nabiał, jajka, psiankowate (pomidory, papryka, ziemniaki, bakłażan). Przy podejrzeniu celiakii konieczna jest wcześniejsza diagnostyka serologiczna – nie zaczynaj protokołu eliminacyjnego bez wykluczenia tej choroby.
Ważna uwaga: Testy IgG na nietolerancje pokarmowe nie są uznane za wiarygodną metodę diagnostyczną przez towarzystwa immunologiczne. Wyniki IgG odzwierciedlają ekspozycję na produkty, nie nietolerancję. Protokół eliminacyjny powinien być przeprowadzony pod opieką doświadczonego specjalisty ds. żywienia.
Leki a żywienie – kluczowe interakcje
Metotreksat, glikokortykosteroidy i leki biologiczne – każdy z tych preparatów ma konkretne konsekwencje dla sposobu odżywiania, o których rzadko. Poniżej zestawienie kluczowych interakcji. Pacjenci przyjmujący MTX często zgłaszają też dolegliwości żołądkowe – więcej na ten temat w artykule co jeść przy nadżerce żołądka.
Lek | Co włączyć do żywienia | Czego unikać | Mechanizm |
Metotreksat (MTX) | Foliany (brokuły, szpinak, soczewica, jaja) + suplementacja kwasu foliowego 5–10 mg/tydz. | Alkohol | MTX blokuje metabolizm folianów; alkohol nasila hepatotoksyczność |
Metotreksat (MTX) | Witamina B12 (mięso, ryby, nabiał) | – | MTX może zaburzać wchłanianie B12 przy długotrwałym stosowaniu |
Glikokortykosteroidy (GKS) | Wapń 1000–1200 mg/dobę + witamina D 2000–4000 IU/dobę | Sól, cukry proste | GKS wywołują osteoporozę posteroidową i hiperglikemię |
Leki biologiczne (anty-TNF, anty-IL) | – | Surowe mięso, jaja, niepasteryzowany nabiał; probiotyki w dużych dawkach (konsult.) | Immunosupresja – ryzyko zakażeń; probiotyki wymagają indywidualnej oceny |
Każdą zmianę żywienia przy farmakoterapii immunosupresyjnej omów z lekarzem prowadzącym przed wdrożeniem.

Żywienie w rzucie i remisji choroby
Faza choroby powinna modyfikować intensywność interwencji – w rzucie skupiasz się na maksymalnym ograniczeniu prozapalnych bodźców, w remisji stopniowo rozszerzasz menu i obserwujesz efekty. Dziennik objawowo-pokarmowy w obu fazach to cenny materiał diagnostyczny dla reumatologa.
W zaostrzeniu (rzucie choroby):
- Zwiększ: tłuste ryby co 2–3 dni, oliwa extra virgin 2–3 łyżki dziennie, kurkuma z pieprzem w każdym posiłku, owoce jagodowe codziennie.
- Wyeliminuj: cukier, alkohol, żywność wysoko przetworzoną.
- Ogranicz: smażone potrawy, czerwone mięso, tłuszcze trans – nasilają zapalenie.
- Testuj indywidualnie: psiankowate i nabiał – ogranicz w czasie rzutu i obserwuj.
- Małe, częste posiłki – układ pokarmowy w rzucie jest bardziej reaktywny.
W fazie remisji:
- Stopniowo rozszerzaj menu o produkty wcześniej eliminowane – po jednej grupie co 2–3 tygodnie.
- Utrzymuj wzorzec śródziemnomorski jako trwałą bazę, nie tylko jako interwencję terapeutyczną.
- Kontroluj masę ciała – nadwaga wytwarza prozapalne adipokiny i mechanicznie obciąża stawy. Sprawdź swoje BMI.
- Oblicz kaloryczne zapotrzebowanie za pomocą kalkulatora kalorii – utrzymanie właściwej masy redukuje obciążenie mechaniczne.
Suplementacja – co warto rozważyć
Każda suplementacja przy reumatoidalnym zapaleniu stawów wymaga konsultacji z lekarzem prowadzącym, szczególnie przy farmakoterapii immunosupresyjnej. Poniżej lista o najlepszym stosunku dowodów naukowych do bezpieczeństwa.
- Kwasy omega-3 (EPA + DHA): 2–4 g dziennie przez min. 3 miesiące. Metaanalizy potwierdzają zmniejszenie liczby tkliwych stawów i stężenia CRP.
- Witamina D3: Niedobór stwierdzono u ponad 60% polskich pacjentów. Dawkę ustala się po oznaczeniu 25(OH)D we krwi – zwykle 2000–4000 IU/dobę.
- Kwas foliowy: Obowiązkowo przy metotreksacie – 5–10 mg/tydz., dzień po MTX.
- Witamina B12: Rozważ przy długotrwałej terapii MTX i u osób starszych. Więcej o jej roli: witamina B6 i B-complex przy terapii.
- Kurkumina z piperyną: 500–1000 mg kurkuminy dziennie – efekt zbliżony do niskich dawek NLPZ. Zawsze łącz z pieprzem czarnym.
- Probiotyki: Lactobacillus acidophilus, Bifidobacterium longum – wsparcie osi jelitowo-stawowej. Konsultacja z lekarzem bezwzględna przy biologicznych.
- Wapń: Przy GKS – 1000–1200 mg/dobę z żywności i ewentualnej suplementacji.
Plan posiłków na jeden dzień – przykład żywienia przy RZS
Każdy posiłek poniżej zaprojektowano tak, aby dostarczał składników o udokumentowanym działaniu modulującym stan zapalny. Żywienie przy tej chorobie powinno być indywidualnie dostosowane do leków i chorób współistniejących – ten dzień to punkt wyjścia, nie gotowy plan posiłków.
Śniadanie – Owsianka z borówkami, orzechami i siemieniem
Płatki owsiane na mleku roślinnym, garść borówek, 2 łyżki orzechów włoskich, 1 łyżka siemienia lnianego, szczypta cynamonu. Dlaczego warto: ALA z siemienia i orzechów, antocyjany z borówek, błonnik roślinny z owsa.
II śniadanie – Smoothie z jarmużu z kurkumą
Garść jarmużu, ½ banana, ½ awokado, mleko migdałowe, szczypta kurkumy + pieprz czarny. Dlaczego warto: foliany i witamina K z jarmużu (ważne przy MTX), oleokwasy z awokado, kurkumina.
Obiad – Pieczony łosoś z kaszą gryczaną i sałatką z granatu
200 g łososia, kasza gryczana, szpinak, granat, orzechy, oliwa extra virgin + sok z cytryny. Dlaczego warto: EPA i DHA z łososia, oleokantal z oliwy, polifenole granatu.
Podwieczorek – Hummus z warzywami
Hummus z ciecierzycy (150 g) z marchewką, ogórkiem i papryką. Dlaczego warto: białko roślinne, foliany z ciecierzycy, witamina C z warzyw.
Kolacja – Krem z brokułów z pieczywem żytnim i awokado
Krem z brokułów z czosnkiem i cebulą, łyżka pestek dyni, 2 kromki chleba żytniego na zakwasie z pastą avocado i sezamem. Dlaczego warto: wapń z sezamu i brokułów (ważne przy GKS), sulforafan z brokułów.

Co poza żywieniem wpływa na objawy reumatoidalnego zapalenia stawów?
Właściwe żywienie działa najskuteczniej jako element szerszej strategii – każdy z poniższych czynników ma udokumentowany wpływ na aktywność choroby. Praca nad nimi równolegle daje lepsze efekty niż same zmiany żywieniowe.
- Aktywność fizyczna: w remisji pływanie, joga, tai-chi – minimalne obciążenie stawów, maksymalne wzmocnienie mięśni je stabilizujących. W rzucie – delikatne ćwiczenia zakresu ruchu.
- Masa ciała: tkanka tłuszczowa produkuje adipokiny nasilające stan zapalny. Każdy kilogram nadwagi to 4 kg dodatkowego nacisku na staw kolanowy. Sprawdź swoje BMI.
- Rzucenie palenia: palenie jest najsilniejszym modyfikowalnym czynnikiem ryzyka reumatoidalnego zapalenia stawów i nasila progresję u pacjentów leczonych.
- Sen i redukcja stresu: przewlekły stres podnosi kortyzol i może nasilać rzuty choroby. Suplementacja i żywienie wspierające dobrostan psychiczny opisujemy w osobnym artykule.
Kiedy warto skonsultować się ze specjalistą ds. żywienia?
Indywidualne doradztwo dietetyczne jest szczególnie wskazane w kilku scenariuszach – nie każdy potrzebuje stałej opieki, ale każda z poniższych sytuacji uzasadnia przynajmniej jedno spotkanie ze specjalistą. Dieta dostosowana do stosowanych leków i chorób współistniejących daje znacznie lepsze efekty niż samodzielne próby.
- Świeża diagnoza RZS i chęć wdrożenia właściwego sposobu odżywiania od początku farmakoterapii.
- Farmakoterapia MTX lub GKS – każdy z tych leków ma konkretne konsekwencje dla zapotrzebowania na mikroskładniki.
- Choroby współistniejące: osteoporoza, insulinooporność, Hashimoto i niedoczynności tarczycy,, zapalenie żołądka – każde z tych schorzeń modyfikuje zasady żywienia.
- Planowany protokół eliminacyjny – bez nadzoru łatwo o niedobory białka, wapnia i witamin grupy B.
- Brak poprawy mimo stosowanego wzorca – możliwe nieświadome nasilanie odpowiedzi immunologicznej.
- Ciąża lub jej planowanie – wymagania pokarmowe i bezpieczeństwo suplementacji zmieniają się istotnie.
Nasi specjaliści mają doświadczenie w pracy z chorobami autoimmunologicznymi. Sprawdź naszą dietę online – każdy plan uwzględnia stosowane leki i schorzenia współistniejące.
Komentarz dietetyka
Regularnie trafia do mnie ktoś ze świeżą diagnozą RZS i pytaniem: „Co mogę jeść, a czego mi nie wolno?”. Pamiętam pacjentkę, która po 3 miesiącach stosowania wzorca śródziemnomorskiego z naciskiem na tłuste ryby, kurkumę i zielone warzywa zgłosiła, że dolegliwości i sztywność poranna dramatycznie się zmniejszyły – CRP obniżyło się o około 40% przy tej samej dawce metotreksatu.Najczęstszy błąd, który widzę w gabinecie: pacjenci sami, bez konsultacji, wykluczają całe grupy produktów – psiankowate, nabiał, gluten – bez żadnego ustrukturyzowanego testu. Po roku mają niedobory wapnia, witaminy D, a objawy wcale nie są mniejsze. Zbilansowana dieta to przede wszystkim świadome dodawanie produktów o działaniu przeciwzapalnym, a nie bezkrytyczne eliminowanie – to fundamentalna różnica.Leszek Racut, dietetyk kliniczny z 10-letnim doświadczeniem, współzałożyciel Dietetyki #NieNaŻarty. |

Podsumowanie – dieta i RZS
Dieta przy reumatoidalnym zapaleniu stawów to realne narzędzie wspomagające farmakoterapię, nie jej zamiennik. Najlepiej udokumentowanym wzorcem jest model śródziemnomorski – bogaty w tłuste ryby, oliwę extra virgin i warzywa. Przy farmakoterapii – szczególnie MTX i GKS – sposób odżywiania musi uwzględniać interakcje z lekami i zwiększone zapotrzebowanie na kwas foliowy, wapń i witaminę D. Zbilansowana dieta opracowana z pomocą specjalisty chroni przed niedoborami i realnie wpływa na jakość życia z tą chorobą.
Najczęściej zadawane pytania i odpowiedzi
Czego unikać przy reumatoidalnym zapaleniu stawów?
Przy reumatoidalnym zapaleniu stawów należy unikać cukru, tłuszczów trans, czerwonego i przetworzonego mięsa, alkoholu i żywności wysoko przetworzonej. Wszystkie te produkty nasilają stan zapalny przez różne mechanizmy molekularne i mogą przyspieszać progresję zmian stawowych.
RZS – co jeść, żeby łagodzić objawy?
Najlepszą odpowiedź na pytanie o codzienne żywienie daje model śródziemnomorski: tłuste ryby minimum 2 razy w tygodniu, oliwa extra virgin, orzechy włoskie, owoce jagodowe, warzywa liściaste i kurkuma z pieprzem. Zmiany wdraża się stopniowo – efekty zauważalne są po 8–12 tygodniach.
Czy pomidory szkodzą przy tej chorobie?
Pomidory i inne psiankowate mogą nasilać objawy u ok. 20–30% pacjentów ze względu na zawartość solaniny. Nie ma podstaw do profilaktycznego wykluczania z posiłków. Przeprowadź 4–6-tygodniowy protokół eliminacyjny i obserwuj reakcję.
Czy gluten szkodzi przy RZS?
Eliminacja glutenu jest uzasadniona wyłącznie u chorych na RZS z jednoczesną celiakią lub nieceliakalną nadwrażliwością na gluten (NCGS). Więcej o diagnostyce celiakii przeczytasz w artykule: celiakia – czego nie wolno jeść. Bez tych diagnoz usunięcie glutenu z żywienia nie przynosi korzyści i może prowadzić do niedoborów błonnika i witamin z grupy B.
Czy kurkuma pomaga?
Kurkumina wykazuje działanie immunomodulujące przez hamowanie NF-κB, porównywalne do niskich dawek NLPZ przy suplementacji 500–1000 mg dziennie. W kuchni stosuj kurkumę zawsze z pieprzem czarnym. Sam proszek do potraw tego efektu nie daje – potrzebny jest suplement z wystandaryzowaną zawartością kurkuminy.
Co spożywać przy zaostrzeniu choroby?
W rzucie warto spożywać codziennie tłuste ryby (lub EPA i DHA w kapsułkach), oliwę extra virgin, owoce jagodowe i kurkumę z pieprzem. Jednocześnie wyeliminuj cukier, alkohol i przetworzone produkty. Żywienie w RZS dieta w rzucie i remisji różni się intensywnością interwencji – w rzucie jesteś bardziej restrykcyjny.

Bibliografia i źródła naukowe
[1] Sköldstam L, Hagfors L, Johansson G. An experimental study of a Mediterranean diet intervention for patients with rheumatoid arthritis. Ann Rheum Dis. 2003;62(3):208-214.
[2] Calder PC. Omega-3 fatty acids and inflammatory processes: from molecules to man. Biochem Soc Trans. 2017;45(5):1105-1115.
[3] Forsyth C, et al. The effects of the Mediterranean diet on rheumatoid arthritis prevention and treatment: a systematic review. Rheumatol Int. 2018;38(5):737-747.
[4] Gioia C, et al. Dietary Habits and Nutrition in Rheumatoid Arthritis. Nutrients. 2020;12(5):1456.
[5] Tedeschi SK, Costenbader KH. Is There a Role for Diet in the Therapy of Rheumatoid Arthritis? Curr Rheumatol Rep. 2016;18(5):23.
[6] Philippou E, Nikiphorou E. Are we really what we eat? Nutrition and its role in the onset of rheumatoid arthritis. Autoimmun Rev. 2018;17(11):1074-1077.
[7] Rajaei E, et al. The Effect of Omega-3 Fatty Acids in Patients With Active Rheumatoid Arthritis. J Am Coll Nutr. 2017;36(3):197-204.
━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━

